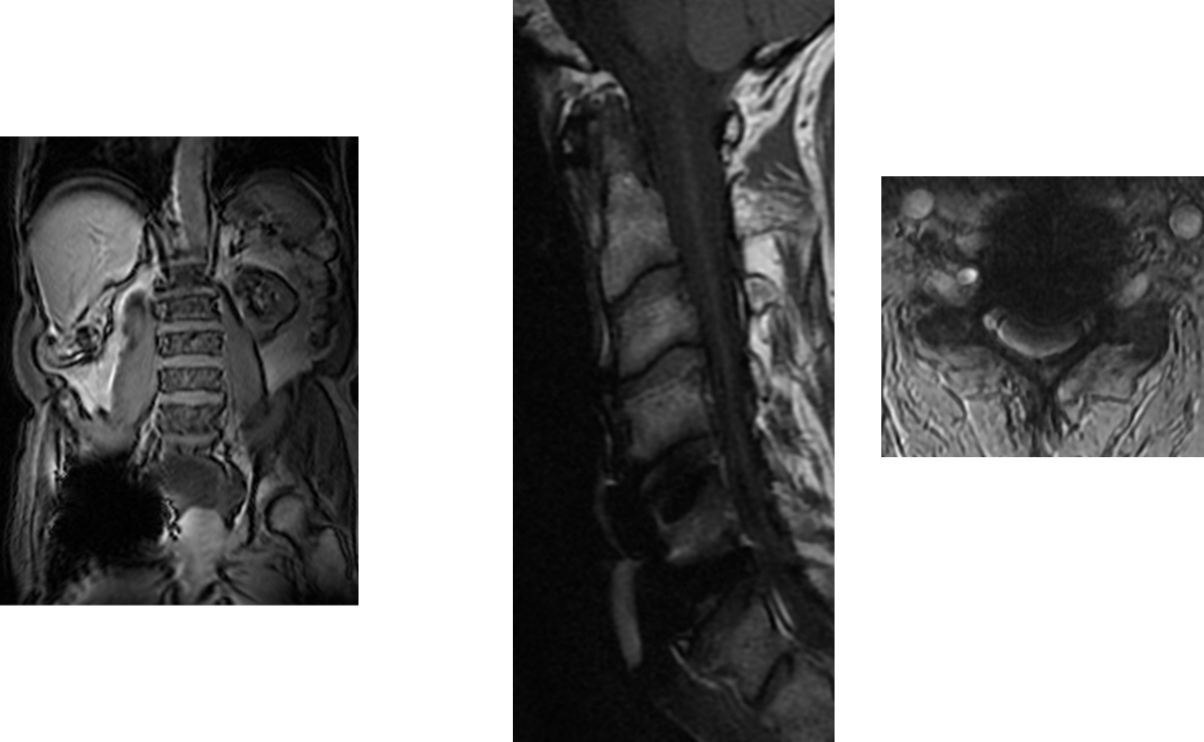
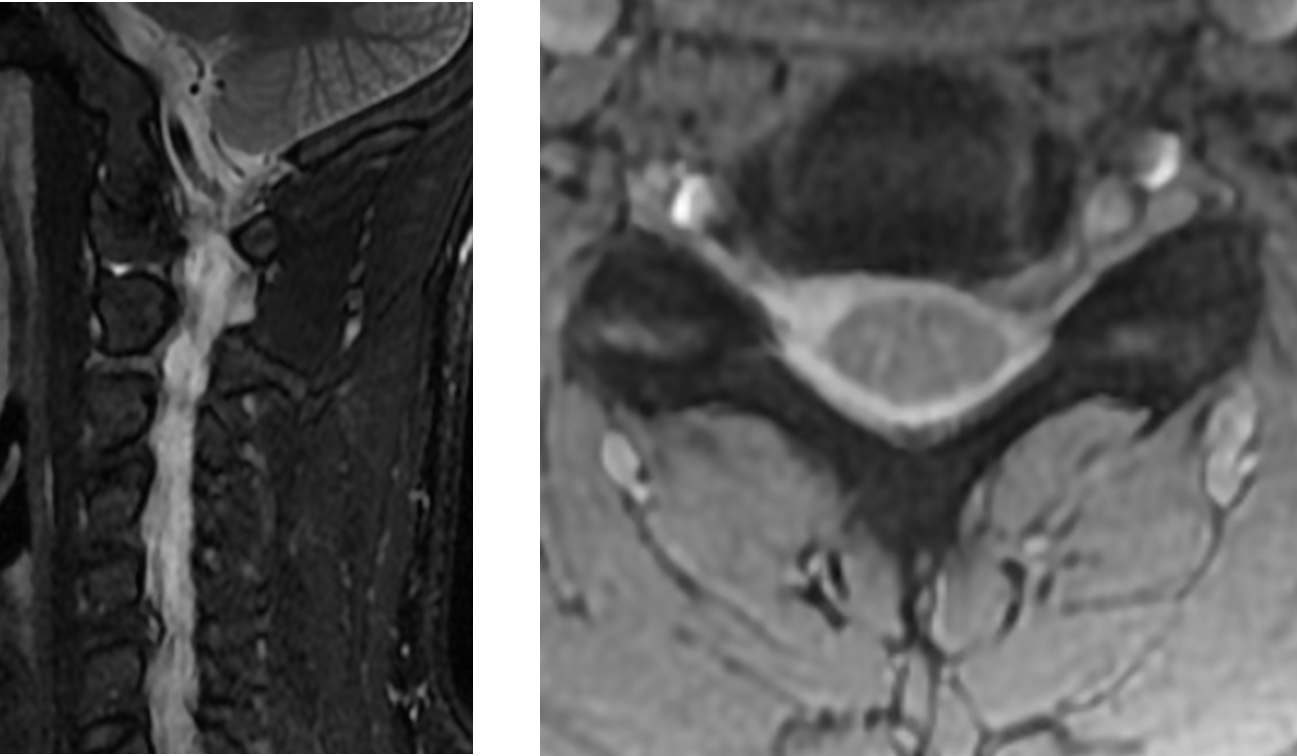
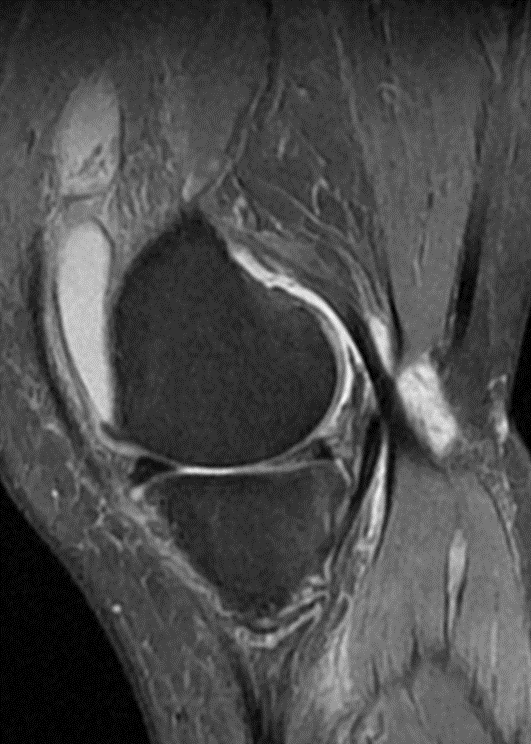
Magnetresonanztomographie (MRT)
Wie funktioniert die MRT? Wann setzte ich die MRT ein, also welche Idikationen hat die MRT? Vor- und Nachteile der MRT?
Indikationen:
Methode der Wahl bei nahezu allen Indikationen insbesondere der Abklärung des Bewegungsapparates, des Hirnes, der Bauchorgane etc.
Absolute Kontraindikationen:
- Nicht MR-fähige Implantate (z.B. Herzschrittmacher, Cochlear implant)
Relative Kontraindikationen:
- MR-kompatibel Herzschrittmacher (unter kardiologischem Beistand)
- Insulinpumpen, Op-Clips, Herzklappen und neue Herzschrittmacher z.T.
- Granatsplitter oder Eisenpartikel an gefährlichen Stellen (z.B. im Auge)
- Tätowierungen, Piercings, Eyeliner z.T. eisenhaltig -> Verbrennungen I. Grades bei 3 T.
- Schwangere im 1. Trimenon
Allgemeines
1946 wurde bereits die erste MR Spektroskopie durch F. Bloch und E. Purcell im Rahmen der chemischen Analyse durchgeführt. Hierauf aufbauend fand fast parallel zur Verbreitung der CT 1976 die erste, mehrere Stunden dauernde MRT am Menschen im Labor statt von P. Mansfield. Es sollte noch bis ca. 1983 dauern bis eine rasante Verbreitung in der klinischen Routine einsetzte. 2003 bekamen Prof. Paul C. Lauterbur und Prof. Sir Peter Mansfield hierfür den Nobelpreis verliehen. Als strahlenfreies Verfahren sollte es überall eingesetzt werden, wenn sich hierdurch andere Methoden mit entsprechender Strahlenbelastung vermeiden lassen.
Vor- und Nachteile:
Vorteile:
- Sehr guter Weichteilkontrast
- Sehr empfindliche Methode zur Darstellung von Ödem, sei es muskuloskelettal oder i.R. eines Schlaganfalles im Hirn
- Keine Strahlenbelastung
- Nicht untersucherabhängig
Nachteile:
- Lange Untersuchungszeit
- Lärm
- Enger Raum, daher erschwert bei Platzangst-Patienten.
- Starkes Magnetfeld mit möglichen Kontraindikationen
- Hoher Patientenzustrom mit evtl. längeren Termin-Wartezeiten
Platzangst:
Gerade in der MRT, also der „Röhre“ bekommen viele Patienten Platzangst. Es gibt folgende mögliche Auswege bei Platzangst:
- andere Untersuchungsmethode (CT, Ultraschall etc.)
- Sedierung (=Beruhigung) mit Dormikum oder Diazepam intravenös (wichtig: hier muss Begleitperson mitkommen, da Patient danach nicht fahrtüchtig!)
- offenes MRT
- Hypnose
- Vollnarkose
Position im MRT-Tunnel
Willst Du nun wissen, wie Du für die Untersuchungsregion im MRT-Tunnel liegen wirst?
Hierfür habe ich ein spezielles Tool entwickelt, den „MRT-Positionssimulator“ mit dem Du Dich schon vor dem Untersuchungstermin informieren kannst. Du wirst sehen, dass Du bei einigen Untersuchungen, sogar mit dem Kopf außerhalb des Tunnels liegen wirst, so dass Du Dir da bzgl. Platzangst keine so großen Sorgen machen musst. Und wenn Du unter Platzangst leidest und der Kopf komplett im MRT-Tunnel liegen sollte, dann frage gleich bei der Terminvereinbarung nach, ob Du ein Beruhigungsmittel bekommen kannst und nimm Dir für den Untersuchungstag dann eine Begleitperson mit, da Du danach nicht mehr Auto fahren darfst.
Und hier geht’s zum Tool: http://mri.online-radiologe.de/
Prinzip
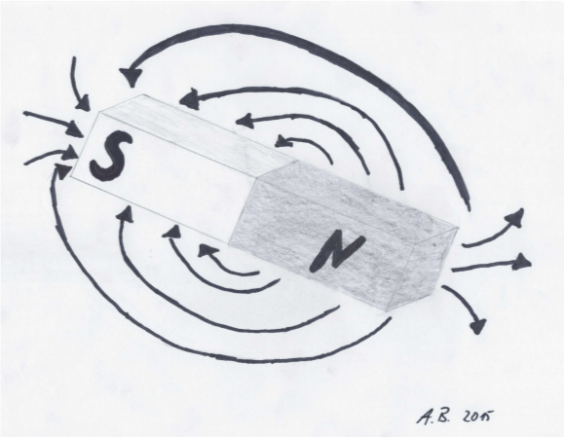
Der häufigste Atomkern im menschlichen Körper ist das Wasserstoffatom H+, welches sich wie ein Kreisel in der xy-Ebene um eigene Achse (z-Achse) und ein magnetisches Moment (=Kernspin) erzeugt, welches sich physikalisch wie Stabmagnet verhält.
Um zu verstehen wie nun die Bilder entstehen, will ich zuerst anhand der Bilder unten die Physik etwas erklären, bevor wir die Technik beleuchten.
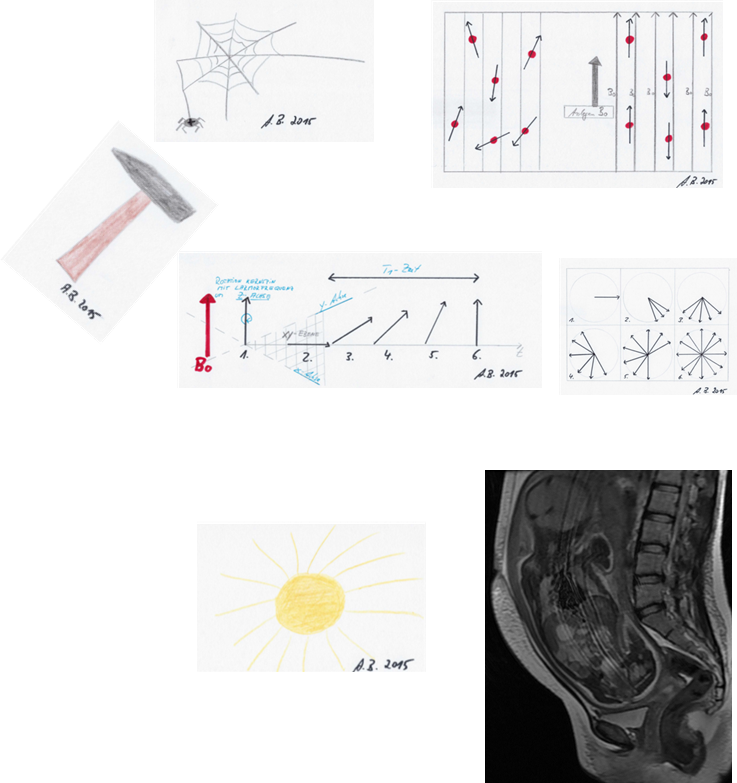
Anfangs kreiseln somit die Kernspins unseres Körpers wild durcheinander und werden dadurch, dass wir den Patienten ins MRT legen plötzlich parallel zum Magnetfeld B0 ausgerichtet, so das quasi Ordnung herrscht. Der HF-Impuls der über dem Patienten angebrachten Spule haut nun bildlich und vereinfacht ausgedrückt die ausgerichteten Kernspins aus der z-Achse um in die xy-Ebene, woraus sie sich wieder langsam aufrichten, Energie abstrahlen, welche wir zur Bilderzeugung messen. In der xy-Ebene beginnt parallel zur Aufrichtung, sich der einheitlich in eine Richtung ausgerichtete Summenvektor der Kernspins wieder in viele kleine Einzelkernspins zu zerstreuen, wobei sich gegenüberliegende Kernspinpaare gegenseitig auslöschen, so dass das Mess-Signal immer kleiner wird.
Die Spins spinnen wild umher.
Magnetfeld Bo richtet sie aus.
Der HF-Puls haut sie um.
Dann rappeln sie sich wieder auf.
Hierbei strahlen sie Energie ab.
Der Computer fängt diese auf,
und macht uns Bilder zu Hauf.
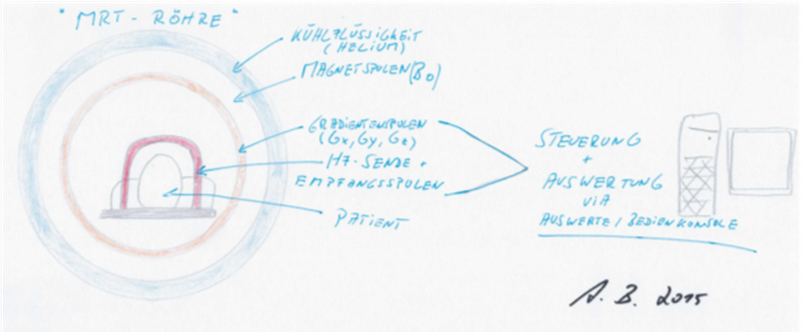
Das MRT ist in einem abgeschirmten MRT-Raum, dem sog. Faraday‘schen Käfig eingebaut, um Störungen des Magnetfeldes von außen zu verhindern, die ansonsten zu Störungen der Bilder führen würden. Das MRT Gerät selbst ist außen von einer Hülle umgeben, die als Kühlung funktioniert und aus Helium besteht. Dann folgen die Magnetspulen zur Erzeugung des Hauptmagnetfeldes B0. Die Stärke dieses Magnetfeldes liegt meist bei 1,5 oder 3 Tesla, was im Falle von 1,5 Tesla immerhin dem 15000-fachen des Erdmagnetfeldes entspricht. Deshalb ist mit allem metallischem, magnetischem Material in und am Patienten äußerste Vorsicht geboten ist, um Menschen nicht zu gefährden, da es leider bei zu arglosem Vorgehen bereits zu vermeidbaren Todesfällen in diesem Bereich kam.
Dies erinnert mich auch immer wieder an die Feuerwehrübung in einer Radiologie Abteilung, wo ein unbedarfter Feuerwehrmann i.R. einer Übung mit Gasflasche auf dem Rücken ins MRT ging und mit einer wahnsinnigen Wucht ins MRT Gerät gezogen wurde, den Zwischenfall jedoch glücklicher Weise überlebt hat. Hier fehlt es wohl an Sensibilisierung für mögliche Gefahren, die von einem derartig starken Magnetfeld ausgehen können. Und dieses Magnetfeld ist immer an, also auch abends nach Feierabend, wenn die Reinigungskraft hoffentlich ohne Metall durch den Geräteraum geht.
Nach den Magnetspulen kommen fest installierte Gradientenspulen, die uns zeigen, wo im Körper das Signal entstand. Die Hochfrequenz (HF)- und Empfangsspulen am Patienten sind in einem Geräteteil vereint, welches entweder direkt auf dem Patienten liegt oder direkt um ihn herum angebracht werden. Draußen vor dem Raum steht das Bedienpult, mit dem die MTRA die Untersuchung steuern und uns die Bilder erzeugen.
Typische Sequenztechniken:
- Spin-Echo (SE)-Sequenz: Häufigste Sequenz, da T1, T2 und PD Sequenzen möglich und rel. robust, aber lange Messzeit. Schneller: Turbo-SE-Sequenz.
- SE-Sequenz fettgesättigt (FS=fatsat, fettunterdrückt): Fettprotonen werden durch gezielten Impuls vor eigentlicher Messung gesättigt und somit erscheint Fett auf Bild dunkel.
- Inversion-Recovery- (IR) z.B. TIRM- oder STIR-Sequenz: Wenn Längsmagnetisierung entlang z-Achse null ist, folgt 90°-Impuls und Gewebe, welches dann auf Null-Linie ist, wird dunkel.
Durch unterschiedliche Wichtungen entstehen MRT-Sequenzen, welche gewebespezifischen Eigenschaften unterschiedlich darstellen (z.B. Wasser, Fett, Kalk, Kontrastmittelaufnahme …)
Gängige Sequenzen z.B. bei der Untersuchung des Bewegungsapparates:
- T1: für anatomische Orientierung, Vergleich der Kontrastmittelaufnahme (KM).
- PD-fatsat: Suchsequenz für Ödem, Knorpel, Bänder, Meniskus etc.
- STIR , TIRM, T2-fatsat: Suchsequenz für Ödem
- T1 nach KM fatsat: für Frage Entzündung, Tumor etc.
- T2 Sequenz: für Bandscheiben
Orientierung welche Sequenz nun vorliegt, am einfachsten anhand der Anatomie:
- Fett immer hell (außer: fatsat und IR, da dunkel)
- Luft und Kortikalis immer dunkel
- Wasser dunkel in T1, hell in T2, IR und T2-fatsat
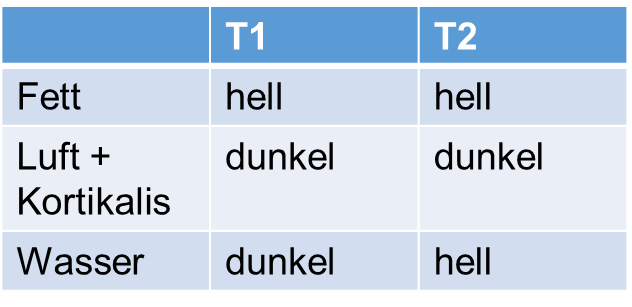
Abb. 20 Orientierungshilfe, welche Sequenz vorliegt
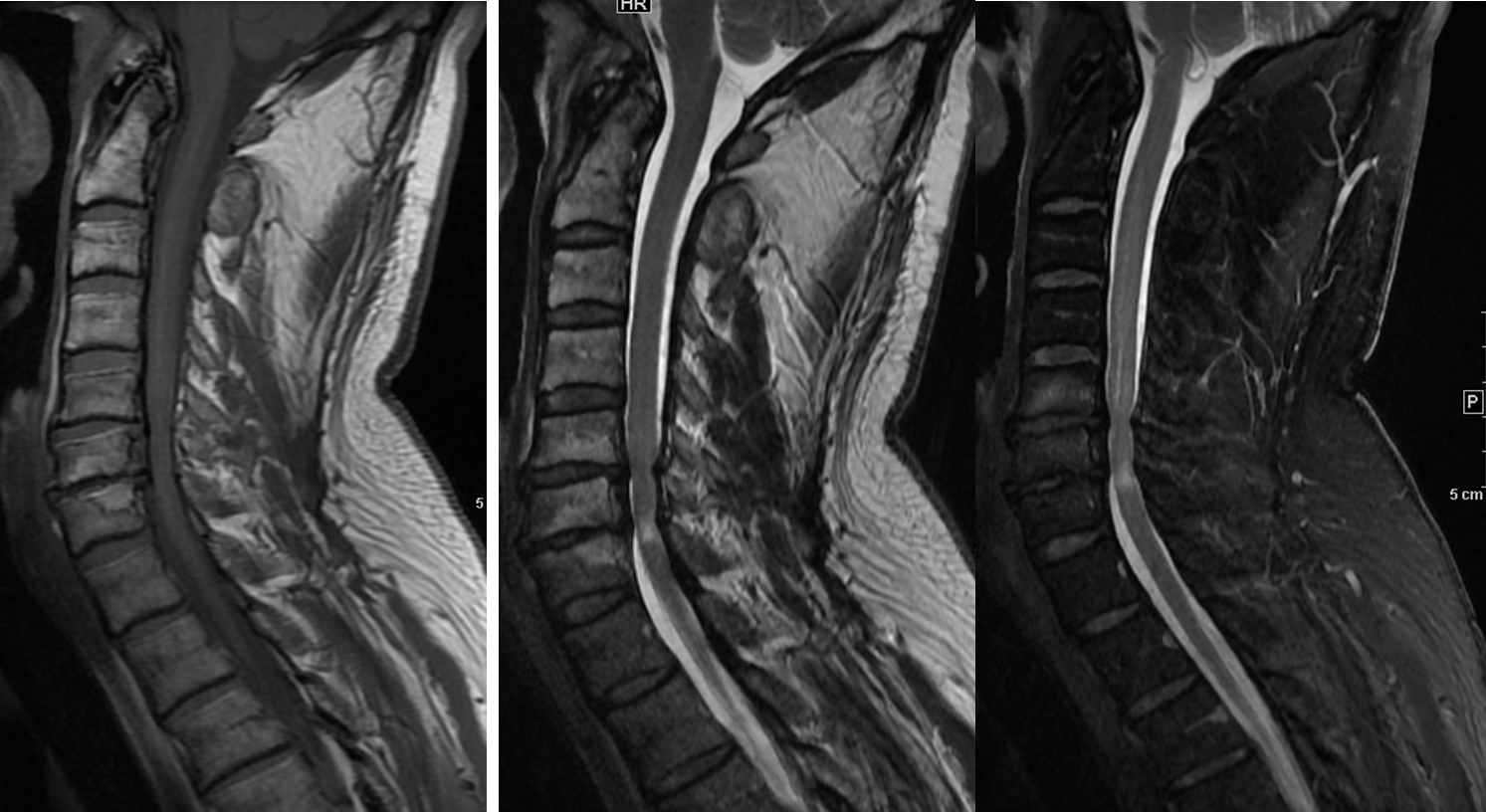
Abb. 21 Sequenzbeispiele von links nach rechts T1-Wichtung, T2 Wichtung, STIR. Patient mit spinalen Engen und Myelopathie.
MRT-Kontrastmittel:
Hauptbestandteil für Wirkung: Gadolinum (Gd)
- Reihe Periodensystems, Gruppe Lanthanoide (Metalle der Seltenen Erden)
- positives Kontrastmittel
- wird mit T1-gewichteten Sequenzen verwendet
- stark paramagnetisch mit Verkürzung der T1-Zeit
- KM-Anreicherung hell auf T1-gewichteten Aufnahmen (post KM Sequenz am besten fettsatturiert zur besseren Sichtbarkeit der KM-Anreicherung)
Gefahren:
- Allergien (selten): nicht relevant bei Allergie auf jodhaltige Kontrastmittel (CT, Herzkatheter und Röntgen), da MR-KM nicht jodhaltig.
Falls MRT-KM-Allergie bekannt Vorbehandlung mit Antihistaminika und Kortison i.v. möglich.
- Nephrogene systemische Fibrose (NSF) durch MRT:
- Fall 1997, 335 Fälle bis 2010 weltweit.
- Folge: irreversible Hautschäden, evtl. Tod.
- Lange Latenz zw. Gd-Gabe und Symptomen (>10 Jahre)
- Pat. vorher schon Nierenschaden und nur bei bestimmten KM-Sorten aufgetreten.
- Seit strengerem Einsatz des KM, keine neuen Fälle aufgetaucht.
Beispiel 1:
Beispiel 2: